Dein Hausarzt misst Blutzucker, Cholesterin, Blutbild. Das ist wichtig, um viele Krankheiten zu erkennen, zeigt aber nicht unbedingt, wie es um deine langfristige Gesundheit steht.
In diesem Artikel findest du die 10 sinnvollsten Blutwerte für Prävention und Longevity, sortiert nach Studienlage, klinischer Relevanz und Alltagstauglichkeit. Dazu: konkrete Zielwerte, Empfehlungen und eine wissenschaftliche Einordnung, was übertrieben wird.
Warum Blutwerte für Longevity relevant sind
Die häufigsten Todesursachen in westlichen Ländern – Herz-Kreislauf-Erkrankungen, Typ-2-Diabetes, bestimmte Krebsarten – entwickeln sich über Jahre bis Jahrzehnte. Und zwar oft lange, bevor Symptome auftreten.
Blutwerte können diese Prozesse sichtbar machen, bevor sie klinisch relevant werden. Ein Bluttest mit den richtigen Markern kann sozugagen ein Frühwarnsystem sein.
Der Nutzen hängt aber davon ab, welche Werte man überhaupt misst. Ein „großes Blutbild“ klingt umfassend, zeigt aber vor allem die Blutzellen: rote Blutkörperchen, weiße Blutkörperchen und Blutplättchen. Vitamine, Hormone, spezielle Cholesterinpartikel oder Entzündungsmarker sind darin nicht enthalten.
Wer Prävention ernst nimmt, braucht ein gezieltes Panel. Und sollte Trends über mehrere Messungen beobachten, anstatt bei einzelnen Werten in Panik zu geraten.
🥇 TIER 1 – Das Fundament
Diese drei Marker haben eine starke Evidenzbasis und sind für viele Erwachsene eine sinnvolle Grundlage.
1️⃣ ApoB (Apolipoprotein B)
ApoB misst die Anzahl aller atherogenen Lipoprotein-Partikel im Blut – also der Partikel, die Atherosklerose antreiben. Jedes LDL-, VLDL- und Lp(a)-Partikel trägt genau ein ApoB-Molekül. Damit ist ApoB ein direktes Maß für die Gesamtzahl der gefährlichen Partikel, während LDL-Cholesterin nur den Cholesteringehalt in LDL-Partikeln misst.
Das ist wichtig, weil LDL und ApoB nicht immer dasselbe Bild zeigen. Bei manchen Menschen wirkt das LDL-Cholesterin unauffällig, obwohl die Zahl der gefährlichen Partikel, also ApoB, erhöht ist. Studien berichten, dass solche Abweichungen bei etwa 20–30 % der Menschen vorkommen. (Mora et al., 2014)
Atherosklerose entsteht nicht über Nacht. Über Jahre können sich ApoB-haltige Partikel in der Gefäßwand ablagern. Meist merkt man davon lange nichts – bis es irgendwann zu einem Herzinfarkt oder Schlaganfall kommt.
Auch Leitlinien nutzen ApoB, um das Herz-Kreislauf-Risiko genauer einzuschätzen und Therapieziele festzulegen. Je höher das Risiko, desto niedriger sollte ApoB liegen: unter 100 mg/dl bei moderatem Risiko, unter 80 mg/dl bei hohem Risiko und unter 65 mg/dl bei sehr hohem Risiko. (Mach et al., 2019)
🔬 Biohacking-Zielwert: ≤60 mg/dl. Das ist aggressiver als viele Standardziele und eher ein ambitionierter Präventionswert als ein Muss für alle.
2️⃣ Lp(a) – Lipoprotein(a)
Lp(a) ist ein genetisch determiniertes Lipoprotein, das zu einem großen Teil durch Vererbung festgelegt wird. Kein Sport, keine Diät, kein Supplement verändert den Wert relevant.
Etwa 20 % der Bevölkerung haben erhöhte Lp(a)-Werte, ohne es zu wissen. Erhöhte Werte steigern das Risiko für Herzinfarkt und Aortenklappenverkalkung. (Nordestgaard et al., 2010)
Aktuelle Empfehlungen stufen <30 mg/dl als niedrigen Bereich ein, während Werte ab etwa 50 mg/dl klarer mit erhöhtem Risiko verbunden sind. Die National Lipid Association empfiehlt, Lp(a) mindestens einmal im Erwachsenenleben zu messen. (Koschinsky et al., 2024)
Das Besondere: Lp(a) muss in der Regel nur einmal im Erwachsenenleben gemessen werden. Da der Wert genetisch geprägt ist, ändert er sich meist kaum. Eine erneute Messung kann sinnvoll sein, wenn der Ausgangswert im Grenzbereich lag oder sich die klinische Situation verändert.
Wer erhöhte Werte hat, kann das Lp(a) selbst derzeit meist nicht gezielt senken – aber das Gesamtrisiko durch konsequentere Kontrolle anderer Faktoren reduzieren: ApoB, Blutdruck, Rauchen, Blutzucker, Gewicht und Lebensstil. Neue Lp(a)-senkende Therapien befinden sich in fortgeschrittener klinischer Entwicklung.
🔬 Biohacking-Zielwert: <30 mg/dl als niedriger Bereich.
3️⃣ HbA1c (Glykiertes Hämoglobin)
HbA1c zeigt den durchschnittlichen Blutzucker der letzten 2–3 Monate. Es ist ein etablierter Marker für Diabetes und Prädiabetes.
Die ADA-Schwellenwerte:
- <5,7 % gilt als normal
- 5,7–6,4 % gilt als Prädiabetes
- ≥6,5 % gilt als Diabetes
(American Diabetes Association Professional Practice Committee)
Chronisch erhöhter Blutzucker schädigt Gefäße, Nerven, Augen und Nieren, oft schleichend über Jahre, bevor eine Diagnose gestellt wird. Wichtig: Das Risiko beginnt nicht erst bei Diabetes. In Beobachtungsstudien steigt das Herz-Kreislauf-Risiko schon schrittweise an, bevor der HbA1c offiziell im Diabetesbereich liegt. (Selvin et al., 2010)
Ab 35 Jahren ist ein Screening sinnvoll. Bei Übergewicht, familiärer Belastung oder Gestationsdiabetes in der Vorgeschichte auch früher. (USPSTF)
🔬 Biohacking-Zielwert: ~5,0–5,4 %. Das basiert vor allem auf Beobachtungsdaten und Präventionslogik. Die Evidenz dafür, dass ein aktives Drücken unter 5,4 % bei ohnehin gesunden Menschen zusätzlichen Nutzen bringt, ist begrenzt.
🥈 TIER 2 – Hohe praktische Relevanz
Diese Marker sind nicht für universelles Screening empfohlen, aber in der Praxis besonders in Mitteleuropa und bei bestimmten Risikogruppen sinnvoll.
4️⃣ Vitamin D – 25(OH)D
Vitamin D ist streng genommen kein klassisches Vitamin, sondern ein hormonähnlicher Stoff. Die Speicherform 25(OH)D ist der Standard-Messparameter.
In Deutschland sind niedrige Vitamin-D-Spiegel häufig, besonders im Winter. (Rabenberg et al., 2015)
Ein echter Mangel kann Knochen schwächen und die Muskelkraft verringern. Die Korrektur eines echten Mangels ist vor allem für Knochenstoffwechsel, Muskelfunktion und bestimmte Risikogruppen klinisch sinnvoll.
Umstritten ist vor allem die Frage, ob gesunde Menschen ohne Mangel von besonders hohen Vitamin-D-Spiegeln profitieren. Große Interventionsstudien waren hier eher ernüchternd.
In der großen VITAL-Studie mit 25.871 Teilnehmenden senkten 2.000 IE Vitamin D pro Tag in der Allgemeinbevölkerung weder Krebs noch Herz-Kreislauf-Erkrankungen eindeutig. (Manson et al., 2019)
Auch die D-Health-Studie fand bei monatlicher Hochdosis keinen klaren Vorteil für die Sterblichkeit. (Neale et al., 2022)
Die USPSTF kommt deshalb zu dem Schluss: Für ein routinemäßiges Vitamin-D-Screening bei gesunden Erwachsenen ohne Beschwerden ist die Evidenz bisher nicht ausreichend. (USPSTF, 2021)
⚠️ Trotzdem ist eine Statusbestimmung bei wenig Sonne, Supplementierung, Osteoporose-Risiko, höherem Alter oder anderen Risikofaktoren praktisch sinnvoll.
🔬 Biohacking-Zielwert: 40–60 ng/ml. Dieser Bereich wird oft empfohlen, ist aber nicht durch harte Studien als Muss-Ziel für alle Gesunden belegt. Wichtig ist vor allem: Einen echten Mangel vermeiden. Megadosen ohne Mangel bringen keinen belegten Zusatznutzen.
5️⃣ Ferritin (Eisenspeicher)
Ferritin misst deine Eisenspeicher. Eisenmangel ist weltweit häufig und wird bei Frauen im gebärfähigen Alter oft übersehen oder erst spät erkannt.
Symptome bei niedrigem Ferritin: Müdigkeit, Haarausfall, Konzentrationsprobleme, verminderte Leistungsfähigkeit, schlechtere Regeneration.
Besonders relevant ist Ferritin bei:
- Frauen mit Menstruation
- Müdigkeit ohne klare Ursache
- Veganer oder vegetarischer Ernährung
- Ausdauersport
- Kinderwunsch oder Schwangerschaft
⚠️ Wichtig: Ferritin steigt auch bei Entzündungen. Dann kann der Wert gut aussehen, obwohl der Eisenstatus nicht wirklich gut ist. Deshalb Ferritin am besten zusammen mit hs-CRP und Transferrinsättigung interpretieren (WHO, 2020).
🔬 Biohacking-Zielwert: Frauen 40–80 ng/ml, Männer 40–100 ng/ml. Das liegt oberhalb der üblichen Referenzuntergrenzen und spiegelt eher einen gut gefüllten Speicherstatus wider.
6️⃣ hs-CRP (Hochsensitives C-reaktives Protein)
hs-CRP ist ein gut untersuchter und leicht messbarer Blutwert für niedriggradige Entzündung im Körper.
Dauerhaft erhöhte Werte sind mit einem höheren Risiko für Herzinfarkt und Schlaganfall assoziiert.
Die AHA/CDC definiert Risikokategorien:
- <1 mg/l niedrig,
- 1–3 mg/l moderat
- >3 mg/l hoch
⚠️ hs-CRP ist unspezifisch. Der Wert steigt nicht nur bei chronischer Entzündung, sondern auch bei Infekten, Stress, hartem Training, Schlafmangel oder Übergewicht. Deshalb ist hs-CRP eher ein Zusatzwert zur Einschätzung des Herz-Kreislauf-Risikos – kein allgemeiner „Longevity-Score“. Miss ihn am besten, wenn du gesund bist und nicht direkt nach hartem Training.
🔬 Biohacking-Zielwert: ≤0,5 mg/l. Das ist ambitioniert. Gut belegt ist eher: Wiederholt erhöhte Werte sind ein Warnsignal. Ob ≤0,5 mg/l als aktives Ziel für alle Gesunden sinnvoll ist, ist nicht bewiesen.
🥉 TIER 3 – Sinnvolle Ergänzungen
Diese Werte können nützlich sein, sind aber keine Pflichtwerte für jeden, sondern eher sinnvolle Ergänzungen bei bestimmten Fragen, Symptomen oder Zielen.
7️⃣ Omega-3-Index
Der Omega-3-Index misst EPA und DHA als prozentualen Anteil der Fettsäuren in den Erythrozyten-Membranen. Das spiegelt die langfristige Omega-3-Versorgung der letzten 2–3 Monate wider.
Ein Index unter 4 % gilt häufig als niedriger Bereich, ≥8 % als günstiger Zielbereich. In Beobachtungsstudien haben Menschen mit höheren Omega-3-Index-Werten oft ein niedrigeres Herz-Kreislauf-Risiko. (Harris und von Schacky, 2004)
Der Omega-3-Index ist aussagekräftiger als das populäre Omega-6/3-Verhältnis, das als eigenständiger Labormarker weniger gut validiert ist.
⚠️ Wichtig: Das heißt nicht automatisch, dass Omega-3-Supplements das Risiko sicher senken. Bisher ist nicht sauber bewiesen, dass das gezielte Anheben des Omega-3-Index auf ≥8 % Herz-Kreislauf-Ereignisse verhindert.
🔬 Biohacking-Zielwert: ≥8 %. Test per Trockenblut ist möglich. Sinnvoll ist eine erneute Messung erst nach einigen Monaten stabiler Ernährungs- oder Supplementänderung.
8️⃣ TSH (ggf. fT3/fT4)
Die Schilddrüse beeinflusst Stoffwechsel, Energie, Kognition und Gewicht. TSH ist der primäre Screeningmarker.
Eine Unterfunktion äußert sich typischerweise als Müdigkeit, Gewichtszunahme, Kälteempfindlichkeit und Brain Fog. Eine Überfunktion als Unruhe, Herzrasen und Gewichtsverlust.
⚠️ TSH allein reicht für eine funktionelle Beurteilung nicht immer aus. Bei Symptomen oder auffälligem TSH können fT3 und fT4 helfen, das Gesamtbild besser einzuordnen.
Besonders relevant ist ein Schilddrüsencheck bei:
- unerklärlicher Müdigkeit
- Gewichtsveränderungen ohne klare Ursache
- Frauen über 40
- familiärer Schilddrüsenerkrankung
- Kinderwunsch
🔬 Biohacking-Zielwert: TSH 1–2 µIU/ml. Dieser Bereich wird oft empfohlen und liegt im unteren Normalbereich. Er ist aber kein Pflichtziel für alle Gesunden.
9️⃣ Magnesium
Magnesium ist an über 300 Prozessen im Körper beteiligt und wichtig für Muskeln, Nerven, Energieproduktion, Blutzuckerregulation sowie Schlaf.
Eine suboptimale Zufuhr ist in westlichen Ländern nicht selten. Symptome bei echtem Mangel können Muskelkrämpfe, Schwäche, Herzrhythmusstörungen und neuromuskuläre Beschwerden sein.
⚠️ Das Problem mit der Messung: Serum-Magnesium spiegelt nur einen kleinen Anteil des gesamten Körpermagnesiums wider. Ein „normaler“ Serum-Wert schließt eine suboptimale Versorgung nicht sicher aus. (de Baaij et al., 2015)
Wenn du Magnesium testen willst, ist Vollblut- oder Erythrozyten-Magnesium oft interessanter als Serum-Magnesium – allerdings sind die Referenzbereiche laborabhängig.
🔬 Biohacking-Zielwert: Serum >2,0 mg/dl. Alternativ kann bei niedriger Zufuhr oder typischen Beschwerden eine zeitlich begrenzte Supplementierung sinnvoll sein, besonders wenn Nierenfunktion und Medikamente berücksichtigt werden.
🔟 Nüchterninsulin/HOMA-IR
Nüchterninsulin und der daraus berechnete HOMA-IR können frühe Insulinresistenz sichtbar mache, und zwar theoretisch Jahre bevor HbA1c oder Nüchternglukose auffällig werden.
Der Mechanismus dahinter: Bei beginnender Insulinresistenz muss die Bauchspeicheldrüse mehr Insulin produzieren, um den Blutzucker stabil zu halten. Das Insulin steigt, bevor der Zucker steigt.
🔴 Wenn Nüchterninsulin und HOMA-IR erhöht sind, kann das ein frühes Warnsignal für metabolisches Syndrom, Typ-2-Diabetes und erhöhtes kardiovaskuläres Risiko sein.
⚠️ Wichtig: Nüchterninsulin ist nicht so einheitlich messbar wie HbA1c. Die Werte können je nach Labor stärker schwanken. Deshalb ist es bisher kein Standardwert für allgemeines Screening.
Der Biohacker Peter Attia hält den OGTT mit Insulinmessung für einen der wichtigsten Tests überhaupt. Die meisten Leitlinien sehen das derzeit anders.
🔬 Biohacking-Zielwert: Nüchterninsulin 2–5 µIU/ml; HOMA-IR 0,5–1,0. Dies sind allerdings engere Bereiche als Standardreferenzen und basieren eher auf Beobachtungsdaten bei metabolisch gesunden, schlanken Personen.
📋 Dein Fahrplan
Nicht jeder braucht jedes Jahr alle 10 Marker. Hier ist eine pragmatische Abstufung:
Einmal im Leben
🧬 Lp(a)
Regelmäßig/risikobasiert
🫀 ApoB
🩸 HbA1c
☀️ Vitamin D
🩸 Ferritin
Bei Bedarf/Kontext
🔥 hs-CRP
🐟 Omega-3-Index
🦋 TSH
💊 Magnesium
📉 Nüchterninsulin
Als Selbstzahler liegt ein solches Kernpanel je nach Labor und Umfang grob im niedrigen bis mittleren dreistelligen Bereich. Manche Basiswerte können über Vorsorge oder medizinische Indikation abgedeckt sein. ApoB, Lp(a), Vitamin D und Nüchterninsulin sind häufig Selbstzahlerleistungen.
🚫 Häufige Aussagen, die so nicht stimmen
❌ „Jeder ab 25 braucht jährlich 20+ Marker“
Für junge, gesunde Menschen ohne Symptome oder Risikofaktoren gibt es keine gute Evidenz, dass breites Screening die Lebensspanne verlängert. Screening ist risikobasiert, nicht universal.
❌ „Fixe Biohacker-Optimalwerte gelten für alle“
Die engeren Zielwerte, etwa HbA1c <5,2 %, ApoB <60 oder hs-CRP <0,5, basieren oft auf Beobachtungsdaten, Expertenmeinungen oder Risikomodellen. Es ist nicht bewiesen, dass gesunde Menschen länger oder gesünder leben, nur weil sie diese Werte besonders weit optimieren.
❌ „Mehr Labor = bessere Prävention“
Ein 100-Marker-Panel bringt wenig, wenn sich daraus keine sinnvolle Handlung ableitet. Die wichtigste Frage ist nicht: „Was kann ich alles messen?“ Sondern: „Was mache ich anders, wenn der Wert auffällig ist?“
Mein eigener Laborcheck
Für diesen Artikel habe ich selbst ein erweitertes Präventionspanel im Labor Dr. Heidrich & Kollegen testen lassen. Die Untersuchungen wurden als Selbstzahlerleistung abgerechnet und umfassten unter anderem hs-CRP, kleines Blutbild, Nüchternglukose, HbA1c, Cholesterinwerte, LDL, HDL, Triglyceride, Lp(a), ApoB, Kreatinin, Magnesium, Leberwerte, Eisen, Ferritin, Transferrin, Vitamin D, Vitamin B12, Folsäure, Insulin sowie einzelne Mineralstoff- und Urinwerte. Der Rechnungsbetrag lag bei 243,30 Euro.
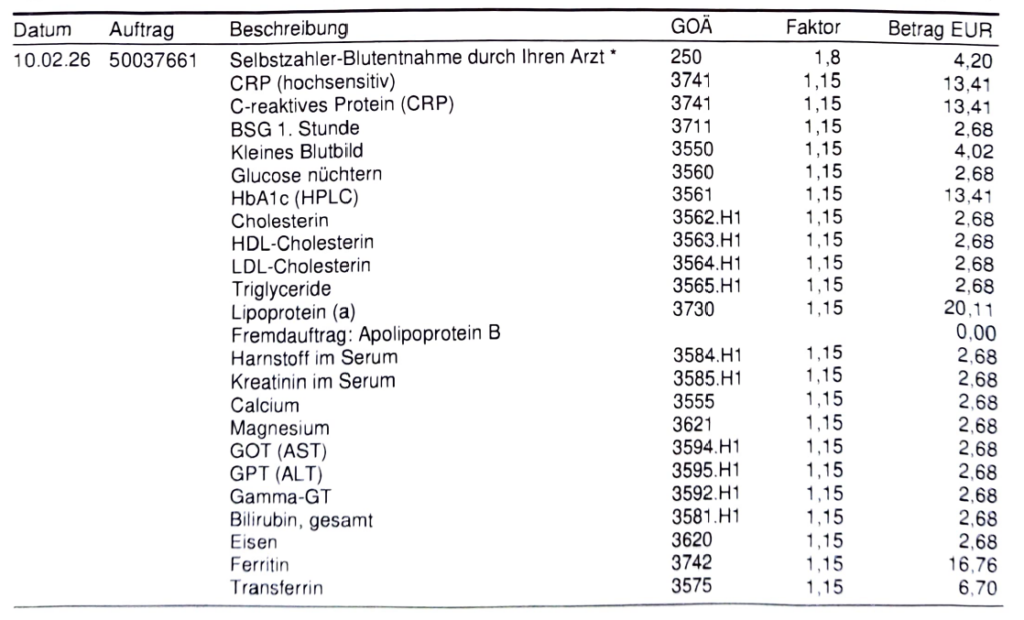

Das ist kein perfektes „Muss-Panel“ für jeden, sondern ein praktisches Beispiel dafür, wie ein sinnvoll erweitertes Selbstzahler-Labor aussehen kann. Entscheidend ist nicht, möglichst viele Werte zu sammeln, sondern die Marker auszuwählen, die zur eigenen Fragestellung passen: Herz-Kreislauf-Risiko, Stoffwechsel, Eisenstatus, Vitamin-D-Status und mögliche Kontextmarker wie Schilddrüse, Entzündung oder Insulinresistenz.
Das Panel war auf mich persönlich abgestimmt und hat die wichtigsten Präventionsbereiche abgedeckt. Die meisten meiner Werte waren wie erwartet sehr gut. Überraschend waren allerdings ein leichter Jodmangel, Eisen eher am unteren Ende der Range und ein Omega-3/6-Verhältnis, mit dem ich noch nicht zufrieden war.
Für mich heißt das konkret: Jod gezielter im Blick behalten, die Eisenversorgung optimieren und beim Omega-3/6-Verhältnis etwas nachjustieren – also mehr EPA/DHA über Fisch oder Omega-3-Supplemente und beim Auswärtsessen etwas bewusster auf die Fettquellen achten.